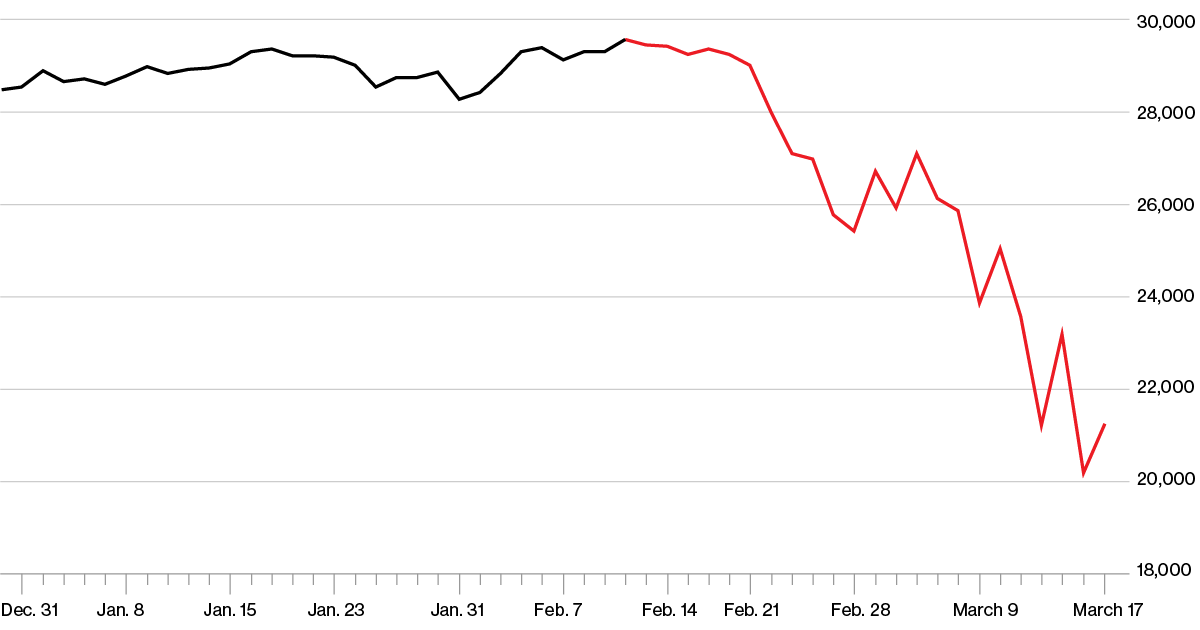
Midiendo los Mandatos
***
Los políticos de todo el mundo insistieron en que necesitaban restringir la libertad humana y exigir intervenciones médicas, todo para mantenernos a salvo.
Por Richard Cox / Global Research
‘En el pasado, los políticos prometían crear un mundo mejor. Tenían diferentes formas de lograrlo, pero su poder y autoridad procedían de las visiones optimistas que ofrecían a su pueblo. Esos sueños fracasaron y hoy la gente ha perdido la fe en las ideologías. Cada vez más, los políticos son vistos simplemente como gestores de la vida pública, pero ahora han descubierto un nuevo papel que les devuelve el poder y la autoridad. En lugar de cumplir sueños, los políticos ahora prometen protegernos de las pesadillas.’ –Adam Curtis
La cita anterior es de la serie documental de Adam Curtis, El poder de las pesadillas. En la siguiente línea, Curtis afirma que los políticos:
‘Di que nos rescatarán de terribles peligros que no podemos ver y no entendemos.’
Dado el contexto de este documento, se le perdonaría pensar que The Power of Nightmare s es un documental que critica la respuesta política al COVID-19. No lo es.
Producida después del 11 de septiembre, en realidad trata sobre la pesadilla del terrorismo internacional. Sin embargo, en un nivel más profundo, el trabajo de Curtis trata sobre el COVID-19. Se trata también de crisis financieras, tráfico de drogas y delitos violentos. Si miramos más allá de su ejemplo concreto, se trata de todas las afirmaciones de que el Estado es el único ente capaz de protegernos de tales males.
En 2020, el anuncio de una pandemia vio las implicaciones de este reclamo manifestarse de la manera más pronunciada y consecuente desde la Segunda Guerra Mundial.
Los políticos de todo el mundo insistieron en que necesitaban restringir la libertad humana y exigir intervenciones médicas, todo para mantenernos a salvo. Tenían el poder y reclamaban la sabiduría para saber que esto era lo correcto. Gran parte de la población estuvo de acuerdo, anhelando solo restricciones más fuertes a su libertad.
El costo humano de estas políticas ha sido tan horrendo como predecible, un hecho que ni siquiera sus más fervientes defensores pueden cuestionar seriamente. Hemos sido testigos del cierre de empresas, la coerción de tratamientos médicos, la pérdida de empleos, la separación de familias, ancianos que mueren solos en residencias y niveles de inanición que aumentan en todo el mundo. Por esto, hemos recibido una factura que estaremos pagando por generaciones venideras.
Sin embargo, al igual que las Grandes Guerras del siglo XX, el argumento es que si el estado no hubiera intervenido, la situación habría sido mucho peor. La implementación de estas medidas draconianas significa que millones de personas ahora están vivas que de otra manera no lo estarían. Por brutal que fuera, el precio valía la pena.
¿Es esta posición defendible? ¿Estaba realmente justificado alguno de los mandatos estatales, incluso dada la limitada información disponible en ese momento? En retrospectiva, ¿fueron beneficiosos o terminaron empeorando las cosas? Si empeoraron la situación, ¿existe un conjunto diferente de principios generales por los que los políticos podrían guiarse cuando surjan futuras pesadillas ? Estas son las preguntas que este documento busca abordar.
Pandemia o Democidio: ¿Qué ocasionó el exceso de muertes?
‘Democidio significa para los gobiernos lo que significa asesinato para un individuo bajo la ley municipal. Es el asesinato premeditado de una persona a sangre fría, o causar la muerte de una persona por desprecio imprudente y desenfrenado por su vida”. – Rodolfo Rummel
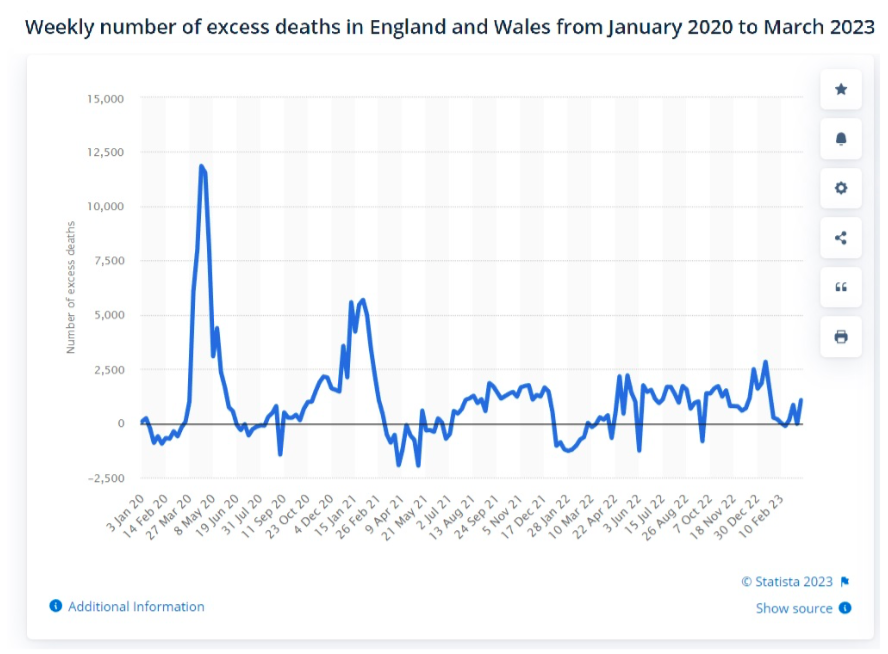
Para muchas personas, cualquier sentimiento inicial de cinismo con respecto a los peligros del COVID-19 se dispersó en abril de 2020, cuando las cifras de exceso de mortalidad se dispararon repentinamente en todo el mundo. Inglaterra y Gales experimentaron casi sesenta mil muertes en exceso durante un período de tres meses :
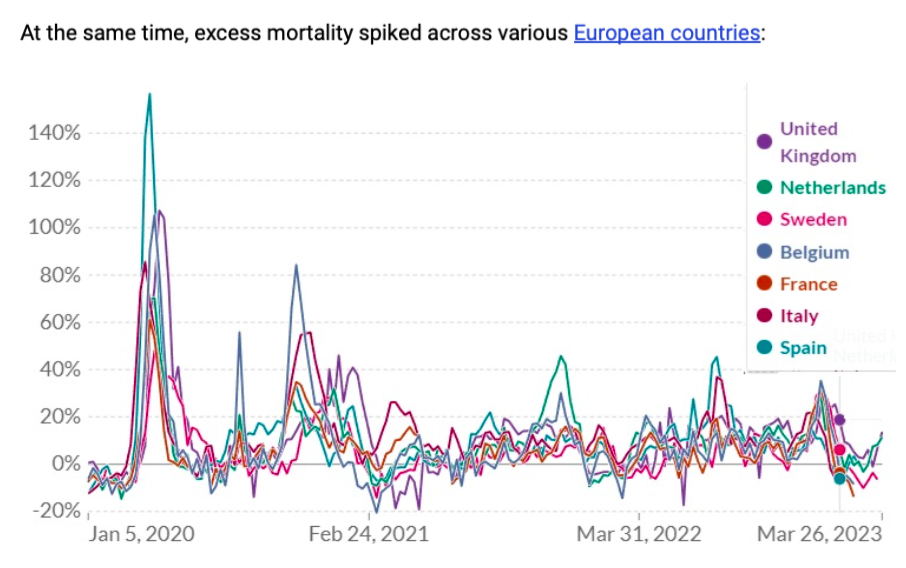
Al mismo tiempo, el exceso de mortalidad se disparó en varios países europeos :
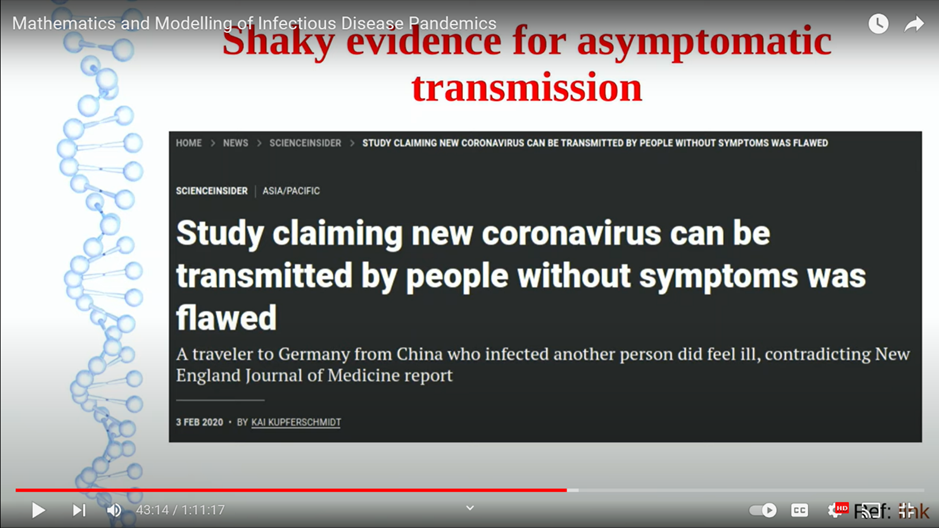
Los medios de comunicación de todo el mundo habían anunciado la identificación de un nuevo coronavirus y, de repente, un gran número de personas comenzaron a morir en varios países. Si bien la correlación por sí sola no prueba la causalidad, seguramente el nuevo virus debe ser el único culpable de estas muertes.
Dos voces que advirtieron temprano contra un salto desprevenido a tal conclusión fueron el Dr. Claus Köhnlein y el periodista Torsten Engelbrecht. Köhnlein y Engelbrecht son coautores del libro Virus Mania , que examina críticamente los fundamentos y supuestos de la virología. En un artículo publicado en octubre de 2020, afirmaron que una comparación del exceso de mortalidad entre países refutó activamente la hipótesis viral.
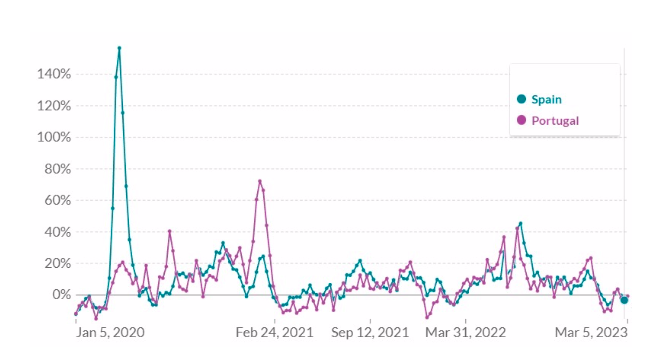
Señalan el marcado contraste entre los países vecinos España y Portugal, donde el primero tuvo un exceso de muertes del 157%, mientras que el segundo alcanzó un máximo del 21% .
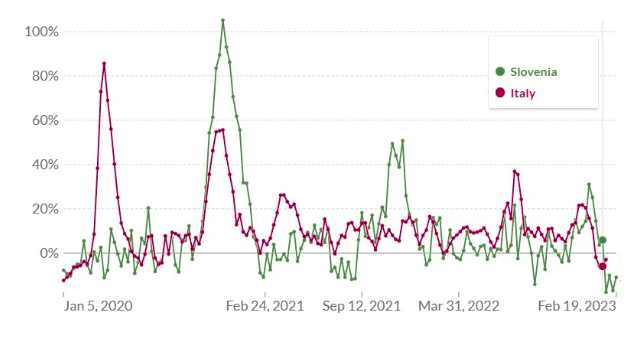
La misma situación existe entre Italia y Eslovenia. Durante este período inicial, el exceso de mortalidad italiano alcanzó un máximo del 86 %, mientras que el esloveno alcanzó el 11 %. El exceso de Italia se concentró por completo en el norte del país, donde Bérgamo alcanzó un exceso del 1.000% .
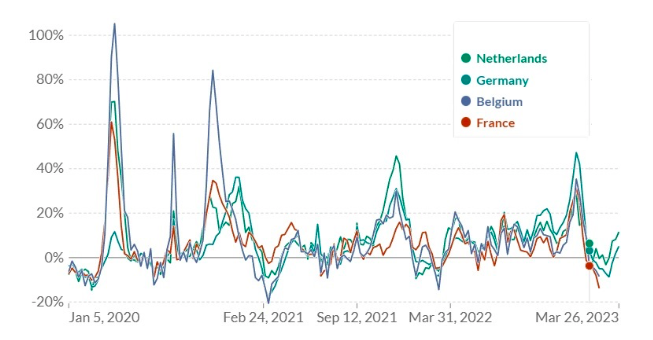
Alemania también contrasta marcadamente con sus vecinos de alto exceso. El exceso de Bélgica alcanzó un máximo del 105 %, los Países Bajos alcanzaron el 70 %, mientras que Francia alcanzó el 61 %. Alemania solo alcanzó el 12 % durante este período inicial .
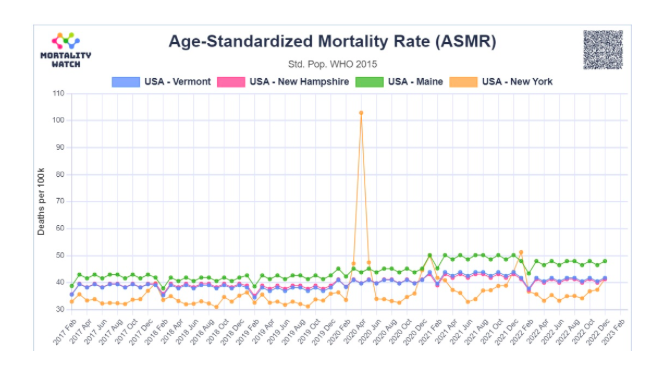
Un panorama similar surge en los Estados Unidos. En ese momento, Nueva York estaba experimentando un aumento de más del 130 % en el exceso de mortalidad (más del 630 % en algunas partes de la ciudad de Nueva York), el vecino Vermont y las cercanías de New Hampshire y Maine experimentaron poco o ningún exceso :
Köhnlein y Engelbrecht afirman que:
«Una pandemia de virus, que afecta a los países de manera tan diferente, en realidad no puede existir, especialmente en los tiempos de hoy «.
¿Es esto cierto? Köhnlein y Engelbrecht no proporcionan ninguna comparación con los datos históricos para respaldar su afirmación. Hacer tal comparación también sería difícil, debido a los pasos sin precedentes que se han tomado para contrarrestar el COVID-19. Realmente estábamos viviendo tiempos únicos. Sin embargo, los datos quizás sean lo suficientemente intrigantes como para al menos mirar y ver si algún otro factor podría haber estado alimentando el exceso de mortalidad.
Preocupado por esta situación, Claus Köhnlein envió una carta a la revista médica alemana Ärzteblatt , declarando:
«En vista del hecho de que se informan tasas de mortalidad muy diferentes en diferentes países europeos, es razonable suponer que una terapia diferentemente agresiva podría ser responsable de esto «.
Köhnlein y Engelbrecht se centran en los ensayos de fármacos y afirman que:
“Es por eso que solo puede haber una explicación no viral para este exceso de mortalidad masiva temporal. Y existe evidencia sólida de que la administración masiva y en dosis altas de medicamentos altamente tóxicos juega un papel decisivo, medicamentos que se han utilizado en ensayos en todo el mundo y también más allá de estos ensayos, costando la vida de decenas de miles de personas de prueba. Con el transcurso del tiempo, el “suministro de pacientes” se secó, lo que explica la rápida caída de las curvas que crean estas “ puntas ”.
En oposición a la hipótesis viral , esta posición se conoce como la hipótesis iatrogénica (inducida médicamente) de COVID-19.
En un documento que respalda la hipótesis iatrogénica, el Dr. Denis Rancourt llama la atención sobre los comentarios hechos por el Director General de la Organización Mundial de la Salud (OMS), Dr. Tedros Adhanom Ghebreyesus, el 11 de marzo de 2020, al declarar una pandemia :
‘Recuerdo a todos los países que les pedimos que activen y amplíen sus mecanismos de respuesta de emergencia; comuníquese con su gente sobre los riesgos y cómo pueden protegerse a sí mismos; esto es asunto de todos; encontrar, aislar, probar y tratar cada caso y rastrear cada contacto; preparad vuestros hospitales ; proteger y capacitar a sus trabajadores de la salud‘.
El consejo de Tedros Adhanom es consistente con los documentos de preparación para pandemias de la OMS.
Se calcula que el virus COVID-19 se ha estado propagando por todo el mundo durante meses en este momento, pero no había signos de exceso de mortalidad en ningún lugar, excepto posiblemente en China. Inmediatamente después de que la OMS declara una pandemia y hace referencia a la preparación de los hospitales , la tasa de mortalidad aumenta drásticamente en varios países europeos, estados de EE.UU. y provincias canadienses. Estos picos no tienen precedentes tanto en su escala como en el hecho de que tienen lugar fuera de la temporada habitual de gripe. Ocurren simultáneamente en áreas geográficas separadas por miles de millas, pero no necesariamente en países vecinos o incluso en provincias.
Se ofrecen varias explicaciones sobre cómo el virus podría propagarse sin afectar notablemente las tasas de mortalidad y luego transformarse repentinamente en el peor asesino en un siglo . Ninguna de estas explicaciones puede explicar la aparente capacidad de la OMS para predecir el inicio. El Dr. Rancourt propone que es mucho más probable que el exceso de mortalidad se deba a la implementación de la preparación para una pandemia en las regiones que la sufrieron .
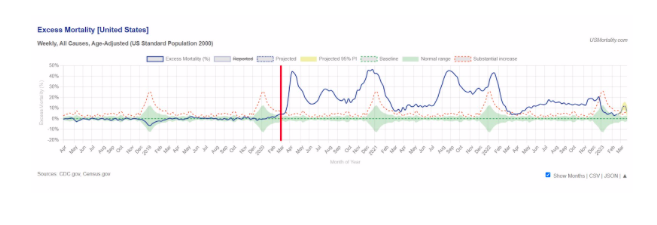
Este es el exceso de mortalidad para toda Europa, con una línea roja añadida para indicar la fecha del anuncio de la OMS .
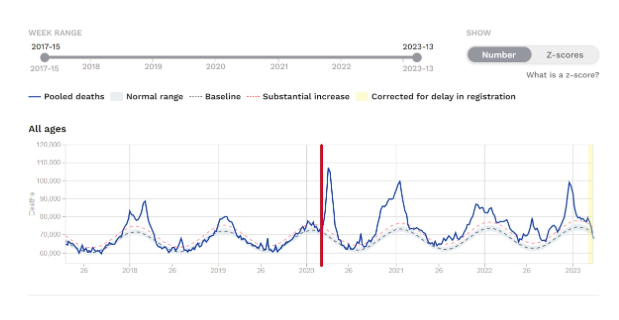
Y esto es Estados Unidos :
Aunque aparentemente COVID-19 estaba circulando, simplemente no había exceso antes de este punto fuera de la temporada anual de gripe. Europa se parece más a Estados Unidos que Francia a Alemania, España a Portugal o Nueva York a Vermont.
Ahora examinaremos cuáles fueron las diversas implicaciones de la preparación de hospitales para el exceso de mortalidad.
Denegación de acceso a hospitales y otros servicios médicos
En octubre de 2020, Amnistía Internacional publicó un informe titulado Como si fuera prescindible: el fracaso del gobierno del Reino Unido en proteger a las personas mayores en residencias durante la pandemia de COVID-19 . Es una lectura verdaderamente desgarradora. Entre muchos temas, el informe destaca a las personas mayores a las que se les niega atención médica después de la declaración de pandemia:
Amnistía Internacional ha recibido múltiples informes sobre la denegación del derecho a los servicios del NHS, incluido el acceso a los servicios médicos generales (GMS) y la admisión hospitalaria, a los residentes de residencias de ancianos durante la pandemia, lo que viola su derecho a la salud y, potencialmente, también su derecho a la vida. como su derecho a la no discriminación. Los administradores de las residencias han señalado que tal reticencia o negativa a admitir en el hospital a los residentes mayores de la residencia no podía explicarse por la necesidad, ya que nunca se alcanzó la capacidad de camas del hospital.
El problema se informó ampliamente al principio de la pandemia y aparentemente se vio agravado por las pautas publicadas por NHS England en su sitio web el 10 de abril, que advertían que algunos residentes de hogares de ancianos «normalmente no deberían ser trasladados al hospital a menos que lo autorice un colega senior». Las pautas causaron una controversia y se retiraron unos días después, pero el daño persistió.’
«Las cifras oficiales muestran que las admisiones al hospital para los residentes de hogares de ancianos disminuyeron sustancialmente durante la pandemia, con 11 800 admisiones menos durante marzo y abril en comparación con años anteriores».
El hijo de un residente de un hogar de ancianos que falleció en Cumbria dijo que ni siquiera había considerado enviar a su padre al hospital:
“Desde el primer día, el hogar de ancianos fue categórico, probablemente era COVID y él moriría y no lo llevarían al hospital. Solo tenía tos en esa etapa. Tenía solo 76 años y estaba en gran forma física. Le encantaba salir y no habría sido un problema para él ir al hospital. Me llamaron de la residencia y me dijeron que tenía síntomas, un poco de tos y que el médico lo había valorado por teléfono móvil y que no lo llevarían al hospital. Luego hablé con el médico de cabecera ese mismo día y le dije que no lo llevarían al hospital, pero que le darían morfina si tenía dolor. Más tarde se derrumbó en el piso del baño y el hogar de ancianos llamó al paramédico, quien estableció que no tenía lesiones y lo volvió a poner en la cama y les dijo a los cuidadores que no los llamaran por ningún síntoma relacionado con Covid porque no volverían. Murió una semana después.
“Él nunca fue probado. Ningún médico vino nunca a la residencia. El médico de cabecera lo evaluó por teléfono. En una situación idéntica para alguien que vive en su casa en lugar de en una residencia, el consejo fue “ir al hospital”. El certificado de defunción dice neumonía y COVID, pero nunca se nos mencionó la neumonía”.
‘La posibilidad reducida de enviar a los residentes de las residencias al hospital agravó otro problema de larga data, el acceso limitado de los residentes de las residencias a los médicos de cabecera. Obtener acceso a los médicos de cabecera se volvió notablemente más difícil durante la pandemia, ya que los médicos de todo el país cambiaron a consultas telefónicas/en línea y dejaron de visitar los hogares de ancianos. NHS England aconsejó a los médicos de cabecera que comenzaran a implementar consultas remotas el 17 de marzo de 2020, dando prioridad a los grupos vulnerables pero limitando las consultas presenciales solo «cuando sea absolutamente necesario». Sin embargo, Amnistía Internacional recibió múltiples informes de los administradores y el personal de las residencias y familiares de los residentes de las residencias en todo el país sobre médicos que se negaban a ingresar a las residencias y solo estaban disponibles para consultas por teléfono o videollamadas, sin importar cuáles fueran los síntomas de los residentes. e incluso con respecto al apoyo al final de la vida.’
La hija de un residente de un hogar de ancianos que murió en Liverpool describió la falta de atención médica que experimentó su padre:
“En el expediente dice que papá se quejó de dolor en el pecho el 28 de marzo y pidió ver a un médico pero no hubo seguimiento en el expediente… En el expediente también dice que papá se había caído la mañana del 1 de mayo y se golpeó la cabeza y tenía una hinchazón. Nunca me dijeron y no hay constancia de que se haya llamado a un médico por esto. El 1 de mayo, un cuidador me dijo que había llamado al médico, pero que el médico no iba [a la residencia] y me había recetado antibióticos y medicamentos para el final de la vida. Luego hablé con el médico de cabecera y me dijo que sospechaba de COVID o una infección en el pecho y que debería ir a verlo. Papá murió el 2 de mayo y un miembro del personal me dijo que ella estaba allí cuando murió y él estaba sin aliento y agarrándose el pecho”.
Es evidente que la retirada de la atención médica provocará un exceso de muertes. También es digno de mención que un médico de cabecera estaba dispuesto a recetar medicamentos para el final de la vida por teléfono.
Uso indebido de formularios de ‘no intentar reanimación’ (DNAR)
Amnistía cita al Comité Conjunto de Derechos Humanos del Parlamento de septiembre de 2020 diciendo:
‘La imposición general de avisos DNACPR sin la participación adecuada del paciente es ilegal. La evidencia sugiere que su uso en el contexto de la pandemia de Covid-19 se ha generalizado”.
Y pasa a informar que:
“Los administradores de residencias de ancianos informaron a Amnistía Internacional y a los medios de comunicación de casos de cirugías de médicos de cabecera locales o grupos de puesta en marcha clínica (CCG) solicitándoles que insertaran formularios DNAR en los archivos de los residentes como un enfoque general.
Cuando se le preguntó a Amnistía Internacional sobre los enfoques generales de las DNAR, el propietario de una residencia de ancianos en el norte de Inglaterra dijo: “Recibimos una carta de la práctica en ese sentido. Me negué a firmarlo y manejarlo así”. Otro informó que se les pidió que insertaran formularios DNAR en varios archivos de residentes. Una familia de Lancashire dijo a Amnistía Internacional que se había pedido a sus familiares que firmaran un formulario DNAR sin que entendieran lo que significaba.
‘“La enfermera de la cirugía de GP me llamó para decirme que habían decidido que mamá es DNR. Le pregunté por qué y ella dijo “hicimos esto en toda la casa”, y yo dije “no, esto debería hacerse en casos individuales y no estoy de acuerdo”. Así que me lo quitaron… También dijo que no llevarían a mamá al hospital y nuevamente le dije que eso es algo que tendría que decidirse si surgiera la necesidad y cuando surgiera sobre la base de la situación en ese momento. Le habían preguntado a mamá sobre el DNR y ella había accedido, pero luego hablé con mamá y ella realmente no había entendido el problema”.
Alta de pacientes de hospitales a residencias
Amnistía informa que:
El 17 de marzo de 2020, NHS England anunció la decisión de dar de alta urgentemente a los pacientes, incluidos aquellos que estaban infectados o que pueden haber estado infectados con COVID-19, de los hospitales a los hogares de ancianos y a la comunidad. Esta fue una de las decisiones más cruciales que afectaron negativamente a los hogares de ancianos en todo el país’.
‘Según la Oficina Nacional de Auditoría, esta política llevó a que 25.000 personas fueran enviadas sin hacerse la prueba de los hospitales a las residencias entre el 17 de marzo y el 25 de abril, poniendo en riesgo la salud y, de hecho, las vidas de los residentes de las residencias. El DHSC no recopiló datos sobre la medida en que los hogares de ancianos aislaron con éxito a los residentes con COVID-19 confirmado o sospechoso y tampoco requirió que las autoridades locales recopilaran datos.
“El alta de miles de pacientes de hospitales a residencias en los días posteriores al 17 de marzo fue extremadamente apresurada, dejando poco o ningún tiempo para consultas y evaluaciones. “Teníamos entre 500 y 600 camas vacías y nadie acudía a Urgencias, por lo que realmente no había necesidad de dar de alta tan precipitadamente”, dijo a Amnistía Internacional un miembro del equipo de alta de un hospital del sur de Inglaterra. El administrador de una residencia de ancianos recordó: “Las familias se enteraron de que sus parientes llegaron a las residencias de ancianos en el acto. No hubo tiempo para que discutieran con los hospitales o con nosotros. Las familias no tenían posibilidad de elegir qué residencia, de visitar el lugar, de conocernos. Los dientes y los anteojos de la gente desaparecieron en la carrera”.
Además del riesgo de infección, esto también representa la negación de atención hospitalaria (presuntamente necesaria) a miles de personas mayores, una acción que garantiza aumentar la tasa de mortalidad.
Aumento de la carga de trabajo, reducción de los niveles de personal y eliminación de la supervisión de los hogares de ancianos.
Para agravar los problemas médicos, el informe de Amnistía identificó cómo las regulaciones de COVID redujeron la cantidad de personal, al tiempo que aumentaron la carga de trabajo del resto:
‘Según la Oficina Nacional de Auditoría, la escasez de mano de obra en el sector del cuidado antes de la pandemia ya se estimaba en 122.000 y el ausentismo del personal aumentó significativamente durante la pandemia, con tasas de ausentismo en residencias entre mediados de abril y mediados de mayo del 10 % en promedio. y considerablemente mayor en determinadas residencias o zonas. La falta de pruebas exacerbó este problema, ya que era imposible saber si algunos de los que se aislaron a sí mismos estaban libres de COVID-19 y, de hecho, podrían funcionar. La escasez de personal, a su vez, afectó la capacidad de los hogares de ancianos para manejar adecuadamente las infecciones y la calidad de la atención que pudieron brindar a los residentes, tanto a los infectados con COVID-19 como a otros.
Esto coincidió con la eliminación de la supervisión de los hogares de cuidado, con la suspensión de las inspecciones por parte de la Comisión de Calidad de la Atención (CQC) y la prohibición de visitar a los miembros de la familia:
A partir del 16 de marzo de 2020, el CQC anunció que cesaría sus inspecciones de rutina de los hogares de ancianos, dejando abierta solo la posibilidad de visitas “en un número muy pequeño de casos cuando tenemos preocupaciones de daño, como denuncias de abuso. ” En su anuncio, CQC dijo que su objetivo principal era apoyar a los proveedores «para mantener a las personas seguras» y, por lo tanto, habría un «cambio hacia otros métodos remotos para garantizar la seguridad y la calidad de la atención». En particular, esta decisión significó que en un momento en que las personas mayores en hogares de ancianos eran más vulnerables, debido al virus y porque aquellos que generalmente abogaban en su nombre ya no podían visitarlos, el regulador estuvo en gran parte ausente.
“La falta de visitas oficiales coincidió con la prohibición de otras visitas —de familiares y amigos, así como podólogos, peluqueros, enfermeras y otros— que normalmente eran una importante fuente de información para el CQC. El experto señaló que «[CQC] no ha podido confiar en los ‘ojos y oídos’ de los visitantes para dar la alarma y los trabajadores de atención han tenido miedo de hablar».
En otros países
Los informes de varios países que experimentan un alto exceso de mortalidad en este momento cuentan una historia similar. Todos se dedicaron a aislar a su población anciana y negarles atención médica. En un informe sobre el desastre del hogar de ancianos en Suecia, la BBC cita a una enfermera diciendo:
“Nos dijeron que no deberíamos enviar a nadie al hospital, aunque tenga 65 años y le queden muchos años de vida. Nos dijeron que no los enviáramos .
En España, los soldados fueron llevados a residencias y encontraron a los residentes muertos en sus camas , abandonados . En los hogares franceses, Reuters informó que ‘se han dejado cuerpos en descomposición en los dormitorios ‘. En Canadá, el C2C Journal informó que:
El Ministerio de Salud de Quebec emitió una directiva el 19 de marzo, apenas una semana después de que se declarara la pandemia mundial, instruyendo a los hogares de ancianos a no enviar a los residentes a los hospitales a menos que se den circunstancias excepcionales. Por el contrario, los pacientes del hospital que no estaban en estado crítico debían ser enviados a casa o trasladados a residencias. Esta práctica fue adoptada en múltiples jurisdicciones: Quebec, Ontario, varios estados de EE. UU., incluidos Nueva York y Nueva Jersey, y en Inglaterra .’
El Colegio de Abogados del Estado determinó que la orden del gobernador de Nueva York, Andrew Cuomo, a los hogares de ancianos para admitir pacientes con COVID-19 aumentó el número de muertes entre los residentes . Nueva York también hizo un uso extensivo de ventiladores, que se estima que han matado innecesariamente a decenas de miles de estadounidenses .
Medicamentos al final de la vida
En 2020, la periodista británica Jacqui Deevoy comenzó a documentar historias de personas que afirmaban que sus familiares habían sido asesinados efectivamente por el NHS, al ser puestos involuntariamente en «vías del final de la vida». Esto sería increíble, si no hubiera sucedido en la última década, con el infame Liverpool Care Pathway que se eliminó gradualmente en 2014 .
La Sra. Deevoy puso especial énfasis en el medicamento sedante midazolam. Ella documentó las cuentas de los miembros de la familia en su película, ¿ Una buena muerte? El documental es un reloj desgarrador pero informativo, donde los miembros de la familia respaldan sus observaciones con datos sobre las dosis de midazolam que se administran. Destacan un efecto paradójico , donde los medicamentos administrados para tratar una dolencia en realidad producen los síntomas de esa dolencia, lo que lleva a la administración de más medicamentos. Las siguientes citas ilustran las experiencias de las familias:
‘Porque dijeron ‘no puedes alimentar a tu esposa’, mientras la alimentaba, miraba hacia la puerta. Ella dijo: «¿Qué sigues mirando?» Dije: «Me estoy asegurando de que las enfermeras no entren».
‘Desde entonces descubrí que él también estaba muerto de hambre. Su dieta habitual se suspendió tres días antes de su muerte, sin agua tampoco.’
«Creo que lo que sucedió fue que, debido a que la descuidaron y le dieron una dosis alta de midazolam y morfina, porque es un supresor respiratorio, y la deshidrataron durante tanto tiempo, esas drogas se combinaron y se magnificaron en términos de potencia, porque simplemente no pudo obtener el oxígeno, simplemente se asfixió.’
«Lo último que me dijo fue: ‘sácame de este hospital, me están tratando de matar'».
¿Qué dice en su certificado de defunción que murió?
‘Neumonía por COVID-19
—¿Y de qué crees que murió?
El midazolam.
‘¿Fue asesinada?’
‘Sí’
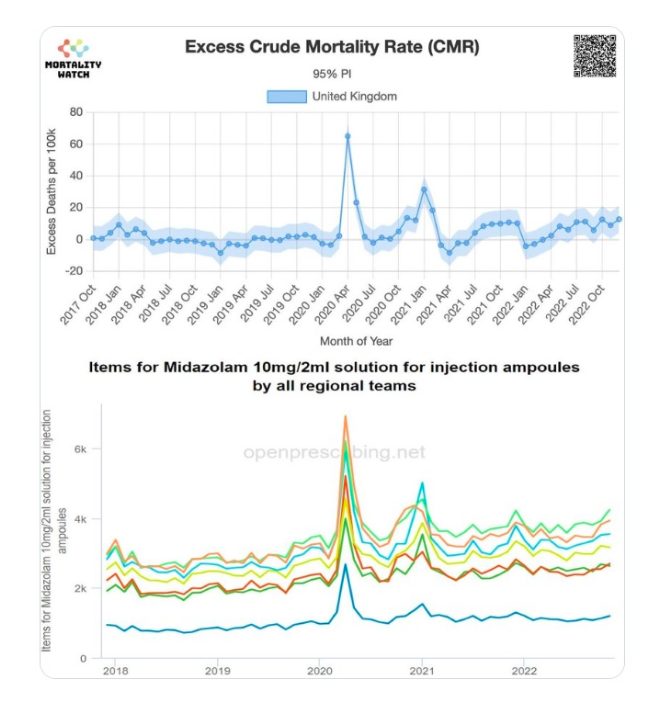
Como veremos en un momento, el uso de midazolam se disparó en abril de 2020. ¿Se debió a que tanta gente estaba muriendo de COVID o porque la gente estaba muriendo debido al mayor uso de un fármaco supresor respiratorio?
En una presentación titulada ¿Eutanasia en la pandemia? El Dr. John Campbell abordó esta pregunta refiriéndose a las pautas de tratamiento COVID del Instituto Nacional para la Excelencia en Salud y Atención (NICE), publicadas el 3 de abril de 2020. La línea clave que salta a la vista en la sección Manejo de la disnea es :
«La sedación y el uso de opioides no deben suspenderse debido a un temor inapropiado de causar depresión respiratoria «.
El Dr. Campbell cuestiona si se cometió un error fundamental al transferir las pautas para condiciones incurables a una potencialmente completamente recuperable. Señala que si se administran juntos un opioide y una benzodiazepina (como la morfina y el midazolam, respectivamente), tendrán el efecto de detener la respiración del receptor. Él afirma que:
Los opiáceos y las benzodiazepinas deprimen la respiración. Muchas de estas personas estaban sin aliento de todos modos, tenían síndrome de dificultad respiratoria aguda. Si tiene una gran cantidad de líquido en los alvéolos, respirará más rápido para tratar de compensar y eso puede llevar suficiente oxígeno a su cuerpo para significar que sobrevivió al episodio agudo. Pero si le das estos medicamentos y tienes depresión respiratoria, no creo que necesites que te explique las consecuencias de eso. El resultado sería falta de oxígeno, hipoxia tisular y muerte.
El Dr. Campbell continúa diciendo:
Entonces dijeron: «considere un opioide y una combinación de midazolam similar a una benzodiazepina para pacientes con COVID-19 que están al final de su vida». Pero, ¿cuántos pacientes con COVID-19 estarían al final de su vida, a menos que tuvieran alguna condición intratable al mismo tiempo? ¿Y cómo saber si están al final de su vida? He atendido a cientos de pacientes en los que he pensado “Dios mío, no están muy bien”, pero la gran mayoría de ellos sobreviven con una enfermedad infecciosa. Realmente no puedes decir si es el final de la vida o no.
Y:
«Incluso con dificultad para respirar moderada, las personas podrían haber parecido enfermas pero tenían un virus que su sistema inmunológico podría haber superado». Podrían haberse recuperado, pero bien podrían haber recibido estos medicamentos que resultaron en la supresión de su respiración”.
El 20 de abril de 2020 se plantearon serias preocupaciones sobre las directrices NICE en una carta al British Medical Journal firmada por dos profesores y nueve médicos. Ellos advirtieron:
‘La combinación de opioides, benzodiacepinas y/o neurolépticos se utiliza en entornos de cuidados paliativos especializados para el control de los síntomas y para la ‘sedación paliativa’ para reducir la agitación al final de la vida. Se necesita una gran habilidad y experiencia para usar la sedación paliativa de manera proporcionada para paliar la angustia física y existencial extrema, pero la muerte no se acelera principalmente. NG163 establece: «No se debe suspender el uso de sedantes y opioides por temor a causar depresión respiratoria». Si la infección por COVID-19 fuera uniformemente fatal, esta sería una declaración aceptable. Pero para las personas que previamente no se sabía que estaban al final de la vida, existe un riesgo potencial de daño grave no intencionado, si estos medicamentos se usan incorrectamente y sin el beneficio del consejo de cuidados paliativos de un especialista.
‘Otra preocupación es que las dosis recomendadas de morfina y midazolam a veces son más altas que las pautas actuales para uso no especializado; y además existen inconsistencias entre las dosis máximas recomendadas por vía oral o subcutánea .’
El uso mucho mayor de midazolam no solo es aparente, sino que se corresponde con el aumento en el exceso de mortalidad observado en 2020 .
El Dr. Campbell continúa demostrando un aumento similar en las recetas de los medicamentos levomepromazina y haloperidol, el último de los cuales no está aprobado para su uso en adultos mayores debido al » riesgo de muerte «.
También hay evidencia de un mayor uso de midazolam en Italia y Suecia . Israel National News informó sobre los comentarios del profesor sueco de medicina geriátrica, Yngve Gustafson:
‘“Vivir en un hogar de ancianos no es un diagnóstico. Por sí mismo nunca puede ser una base médica para decidir si vivir o morir”. Gustafson dijo que el tratamiento por goteo de nutrientes, la prevención de coágulos de sangre, el oxígeno y el tratamiento de la neumonía bacteriana con antibióticos ayudarían a los ancianos. “En cambio, dar morfina y midazolam regularmente a personas mayores con infección pulmonar es eutanasia activa, si no algo peor. Entregamos a los ancianos que podrían haber tenido una posibilidad de supervivencia ”.
Disminución de prescripciones de antibióticos
En 2008, nada menos que el propio Dr. Anthony Fauci fue coautor de un artículo sobre estudios post mortem de víctimas de la pandemia de 1918. El artículo encontró que:
‘Las personas que murieron de influenza durante 1918-1919 exhibieron uniformemente cambios severos indicativos de neumonía bacteriana. Los resultados bacteriológicos e histopatológicos de series de autopsias publicadas implicaron clara y consistentemente neumonía bacteriana secundaria causada por bacterias comunes del tracto respiratorio superior en la mayoría de las muertes por influenza’.
Y concluyó que:
“La mayoría de las muertes en la pandemia de influenza de 1918-1919 probablemente se debieron directamente a una neumonía bacteriana secundaria causada por bacterias comunes del tracto respiratorio superior. Datos menos sustanciales de las pandemias posteriores de 1957 y 1968 son consistentes con estos hallazgos. Si la influenza pandémica grave es en gran parte un problema de copatogénesis viral-bacteriana, la planificación pandémica debe ir más allá de abordar la causa viral únicamente (p. ej., vacunas contra la influenza y medicamentos antivirales). La prevención, el diagnóstico, la profilaxis y el tratamiento de la neumonía bacteriana secundaria, así como el almacenamiento de antibióticos y vacunas bacterianas, también deben ser prioridades importantes para la planificación de una pandemia .’
Dado esto, en combinación con el papel destacado del Dr. Fauci durante la pandemia, es sorprendente que no hayamos escuchado más sobre los peligros de las infecciones bacterianas secundarias en los últimos tres años. ¿Qué papel han jugado en las muertes por COVID-19?
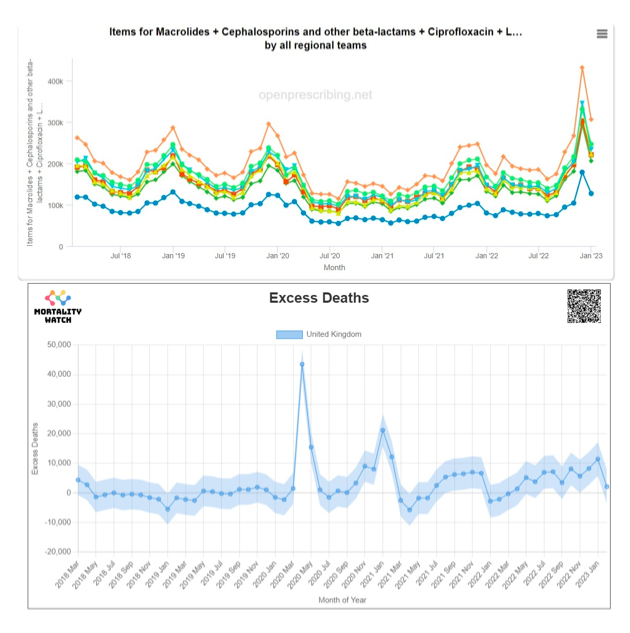
De hecho, no es ningún secreto que las recetas de antibióticos cayeron drásticamente durante la era COVID, una vez más de una manera que se correlacionó con el aumento del exceso de mortalidad :
Las tasas de antibióticos en marzo de 2020 son comparables con los dos años anteriores. Las tasas de prescripción disminuyen en abril, luego permanecen bajas hasta 2022. El pico de invierno anterior simplemente no está presente en enero de 2021, exactamente en el momento en que surge un pico inusual en el exceso de mortalidad.
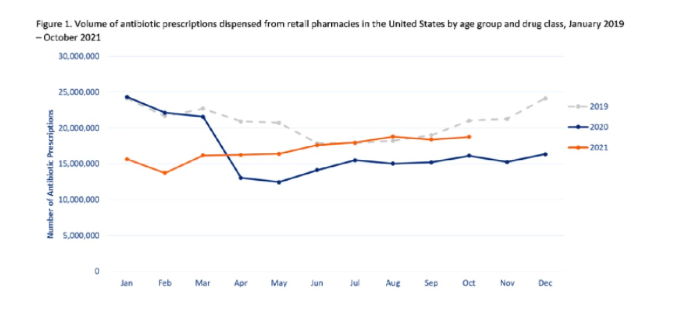
Una situación similar se observa en los EE.UU .:
Estos datos llevaron al Dr. Denis Rancourt a proponer:
«No es irrazonable preguntar si la lógica no se ha invertido: ¿Es la asignación de COVID-19 una asignación de causa incorrecta para lo que de hecho es neumonía bacteriana?»
‘Si COVID-19 es en gran medida una neumonía bacteriana mal diagnosticada (usando una prueba de PCR defectuosa: Borger et al., 2021; o no usando ninguna prueba de laboratorio), o si la coinfección con neumonía bacteriana no se reconoce adecuadamente (Ginsburg y Klugman, 2020 ), o si la neumonía bacteriana en sí misma no se trata de otra manera, mientras que los antibióticos (y la ivermectina) se retiran, en circunstancias en las que grandes poblaciones de residentes vulnerables y susceptibles tienen sistemas inmunológicos suprimidos por estrés psicológico crónico inducido por trastornos socioeconómicos a gran escala, entonces el ha recreado las condiciones que produjeron la horrenda epidemia de neumonía bacteriana de 1918 (Morens et al., 2008) (Chien et al., 2009) (Sheng et al., 2011), en la era COVID de EE.UU .
Conclusión
El objetivo de este capítulo no ha sido demostrar qué causó el aumento del exceso de mortalidad en los últimos años. En cambio, ha sido identificar que múltiples factores han estado en juego, y no es fácil (quizás imposible) señalar a uno de ellos como causal.
Tal vez Claus Köhnlein y Torsten Engelbrecht finalmente demuestren tener razón, que todas las muertes en exceso fueron iatrogénicas. Tal vez gane la opinión de Denis Rancourt de que un virus estuvo involucrado, pero no necesariamente uno nuevo. Tal vez las muertes sean una división entre un nuevo coronavirus y factores iatrogénicos. Ciertamente está mucho más allá del alcance de este documento llegar a cualquier lado de la línea.
Lo que está dentro del alcance es proponer que esta pregunta, la pregunta de qué causó el exceso de muertes, es sin duda una de las más importantes en el mundo en este momento. Sin responderla, las sociedades de todo el mundo estarán condenadas a repetir los devastadores errores de la era COVID.
***
Fuente: https://www.globalresearch.ca/measuring-mandates-assessing-state-response-covid-19/5827456